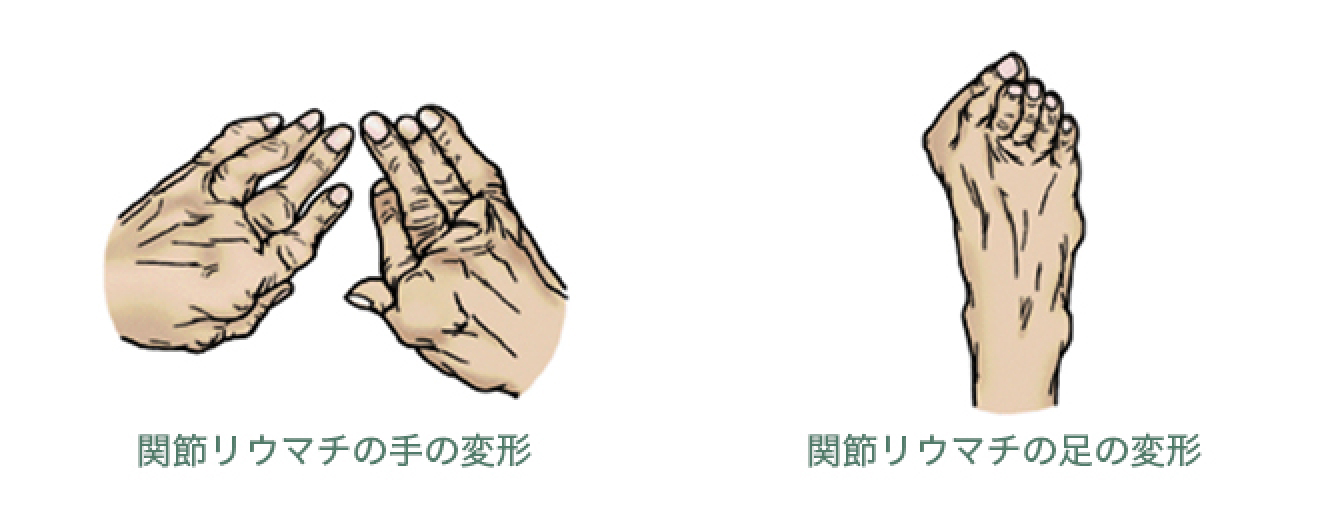
膝の痛み
変形性膝関節症
- 症状
- ひざの上の骨と下の骨がこすれ合う表面を覆う軟骨(関節軟骨)が徐々にすり減ってくるためにおこります。
- 原因
-
体質、年齢、女性、肥満、筋肉の弱さなど(下図)。このようになると関節表面は滑らかではなくなり、動かすと互いに摩擦が生ずるようになります。膝関節に炎症(痛む、熱を持つ、腫れる、水がたまるなど)が生じて膝関節症となります。
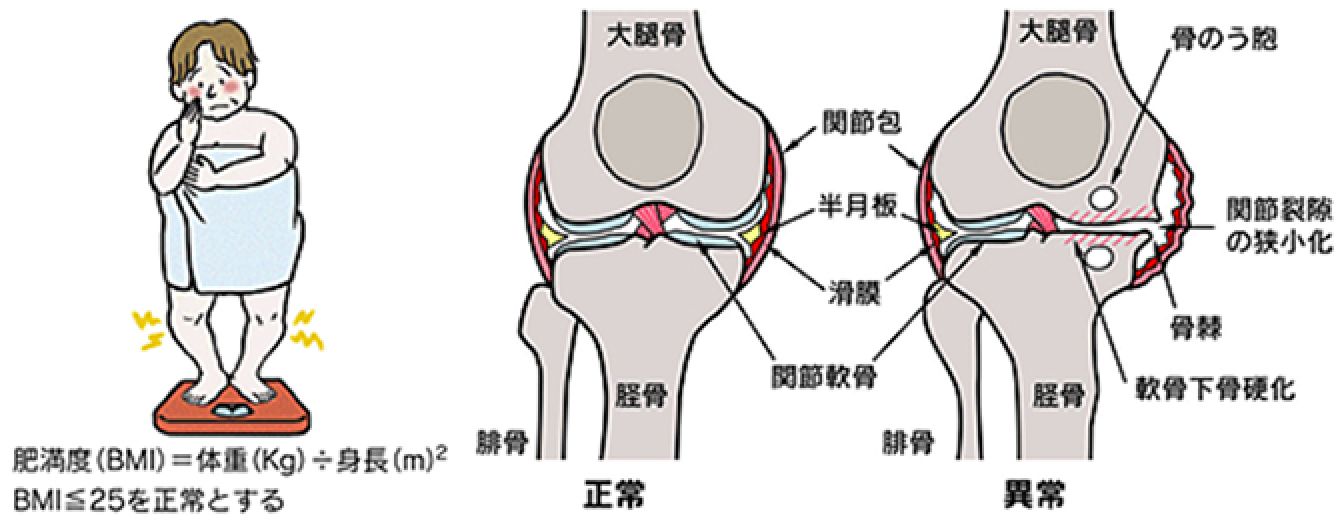
- 治療・予防
-
膝関節症は5年~10年と長い年月をかけて徐々に初期から中期、中期から末期へと進行してしまうこともあります。
適切な治療をおこなえば進行をおさえ、ずっと平穏な日常生活を送ることは可能です。
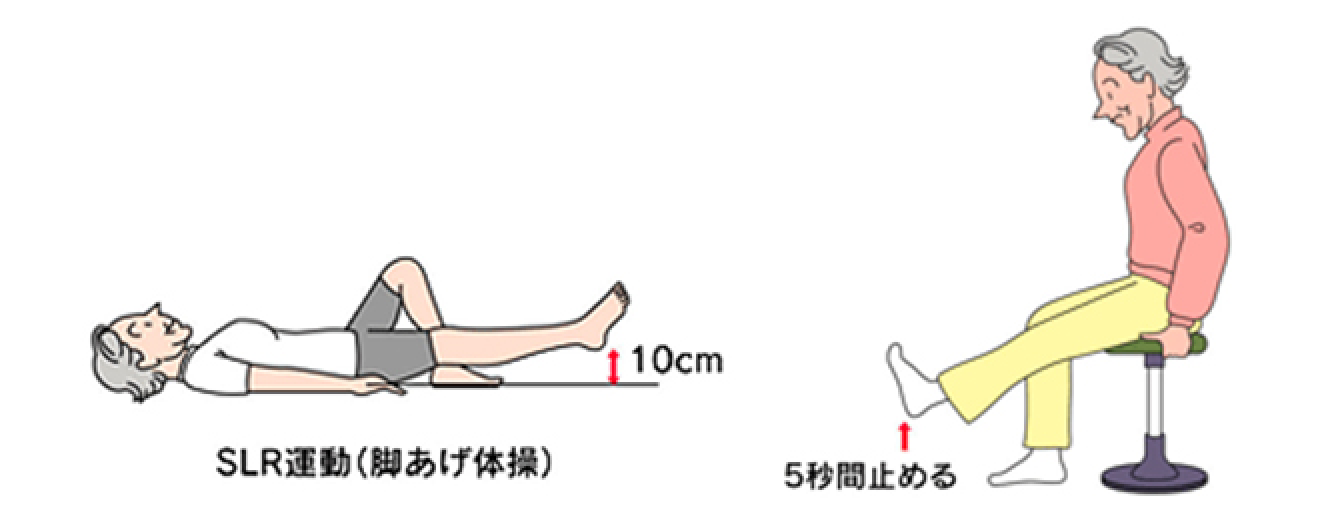
膝関節症は生活習慣病の一つです。医療機関での治療とともに、自宅での生活の仕方、適切な運動、食事や自分でおこなう対処法が大切です。その中心となるのが運動(リハビリ)療法です。 -
- 運動(リハビリ)療法
-
当院リハビリセンターでは、専門のスタッフが運動(リハビリ)のやり方を指導します。
運動といっても、走ったり屈伸したりする方法だけではなく、できるだけ痛みを感じずに簡単におこなえる方法です。
この運動をおこなうことによって、2~3週間のうちにひざ関節の痛みや腫れに対する効果が感じられます。
その効果は、抗炎症剤(痛み止め)や関節注射(ヒアルロン酸)などと同じかそれ以上であることが学会で証明されています。
そして、この運動療法を継続することによって、下肢の筋肉が少しずつ強化され、関節の痛みに予防にもなります。関節症が進行してしまった方(O脚が著しい方)ではこの方法の有効性は低下しますが、リハビリテーションを継続することで筋肉が強くなり、痛みの改善につながります。
- 手術療法
-
リハビリテーションをおこなっても改善しない場合は、手術治療も検討します。これには関節鏡(内視鏡)手術、高位脛骨骨切り術(骨を切って変形を矯正する)、人工膝関節置換術などがあります。
※日本整形外科学会整形外科シリーズ から画像をお借りしております。